Междисциплинарный подход в профилактике и коррекции нежелательных явлений противоопухолевой терапии

Применение ингибиторов контрольных точек иммунного ответа (ИКТ ИО) позволило добиться впечатляющих клинических результатов: полные ремиссии и устойчивые клинические ответы наблюдаются у многих пациентов с ранее рефрактерными видами рака, такими как меланома, рак легкого, почечно-клеточная карцинома и лимфома Ходжкина. Показания к применению этих препаратов (по отдельности или в комбинации) продолжают стремительно расширяться по мере получения новых данных. Однако, часто в клинических исследованиях с ингибиторами контрольных точек наличие аутоиммунных заболеваний, или состояний, требующих иммуносупрессивной терапии, это критерий исключения. В связи с чем у онкологов возникают вопросы: как поступать в рутинной практике, если такому пациенту показано проведение иммунотерапии? Есть ли в этом случае ограничения или вовсе иммунотерапия противопоказана?
Также, если во время терапии ИКТ ИО возникают ревматологические симптомы, как отличить обострение аутоиммунного заболевания от иммуноопосредованного нежелательного явления (ИО НЯ)? С какими ревматическими осложнениями онкологи сталкиваются чаще всего и есть ли предикторы их развития? В какой момент необходима консультация ревматолога? Об этом беседовали врач-онколог, старший научный сотрудник научно-консультативного отделения НМИЦ онкологии им. Н.Н. Блохина к.м.н. Кристина Вячеславовна Орлова и руководитель отдела ревматологии МКНЦ им. А.С. Логинова профессор Галина Викторовна Лукина.
Кристина Вячеславовна Орлова представила современные данные применения ИКТ ИО в онкологии и отметила, что наряду с достигнутыми успехами, ренессанс иммунотерапии сопровождается появлением разнообразных ИО НЯ. Онкологи все больше нуждаются в кооперации со специалистами различных профилей.
Клинический спектр ИО НЯ весьма разнообразен и может вовлекать сразу несколько органов. Наиболее распространенные ИО НЯ включают сыпь, колит, тиреоидит, гипофизит, гепатит, пневмонит и артрит от легкой до тяжелой степени. По мере более активного использования ИКТ ИО в клинической практике был описан широкий спектр ревматологичских ИО НЯ, наиболее распространенными из которых являются воспалительный артрит, миозит, васкулит, а также несколько групп сопутствующих заболеваний:
- болезни суставов (артриты, артрозы, спондилиты и др.);
- системные васкулиты (узелковый периартериит, гигантоклеточный артериит и др.);
- диффузные заболевания соединительной ткани (СКВ, дерматомиозит и др.).
Кристина Вячеславовна привела данные наблюдательного многоцентрового ретроспективного анализа с участием пациентов с НМРЛ III B/IV стадии и аутоиммунными заболеваниями в анамнезе. Это исследование показало, что в клинической практике ревматологические сопутствующие заболевания не являются поводом для отказа пациенту в иммунотерапии при условии, что польза от противоопухолевого лечения превышает риски, связанные с сопутствующим заболеванием. Исследование показало, что только у 20 % пациентов возникла реактивация аутоиммунного заболевания. В большинстве случаев назначение глюкокортикостероидов не требовалось, и ни одному из пациентов не пришлось полностью отменять терапию PD-1 ингибитором.
Также онколог привела данные еще одного когортного исследования, проведенного Американской коллегией ревматологов, с включением 112 пациентов (среднее время наблюдения 8 мес.). Самыми частыми аутоиммунными заболеваниями на момент назначения иммунотерапии были псориаз, ревматоидный артрит, воспалительные заболевания кишечника. При этом 24 пациента (22%) получали иммуносупрессивную терапию к моменту начала лечения ИКТ ИО. Аутоиммунные заболевания и/или другие ИО НЯ возникли у 79 пациентов (71%). У 53 пациентов (47 %) это было обострение ранее существовавшего аутоиммунного заболевания. Полностью отменить иммунотерапию пришлось у 24 пациентов. Медиана ОВ и ВБП была меньше у тех, кто получал глюкокортикостероиды (ГКС) до начала терапии ИКТ ИО. Важно также дифференцировать аутоиммунные осложнения и осложнения терапии ГКС, подчеркнула К.В. Орлова.
На Ежегодном европейском конгрессе ревматологов в 2020 году был представлен немецкий регистр TRheuMa, включающий данные о пациентах с сочетанием онкологического и ревматического заболевания. За первые 22 мес. в регистр было включено 69 пациентов, в основном с НМРЛ и меланомой и с ревматическими симптомами на фоне терапии ИКТ ИО. Чаще всего, ИО НЯ были представлены симптомами спондилоартрита, псориатического, ревматоидного артрита с поздним началом или ревматической полимиалгией. У 16 % пациентов наблюдались обострения ранее существующего ревматического и заболевания опорно-двигательного аппарата. Лабораторные данные несколько отличались от анализов при классических ревматических заболеваниях. Повышенный уровень С -реактивного белка отмечался у 76 % пациентов, растворимый CD25 у 39 %. При этом, у большинства пациентов не обнаруживались аутоантитела. В то же время, почти у всех пациентов (96 %) были обнаружены патологические изменения суставов по данным УЗИ.
Высокая востребованность взаимодействия между онкологами и ревматологами послужила основанием для разработки рекомендаций по диагностике и коррекции ревматических ИО НЯ. Инициатором этого документа выступил Европейский альянс ассоциаций ревматологов (EULAR).
Онколог представила основные моменты из рекомендаций:
- лечение ревматологических и связанных с опорно-двигательным аппаратом ИО НЯ основывается на совместном принятии решений пациентами, онкологами и ревматологами;
- роль ревматологов заключается в проведении дифференциальной диагностики, облегчении ревматических и скелетно-мышечных симптомов до уровня, позволяющего пациентам продолжать эффективную иммунотерапию.
В заключении Кристина Вячеславовна отметила, что ревматологические заболевания не всегда являются абсолютным противопоказанием к иммунотерапии. Главное – своевременное выявление и коррекция НЯ или обострения ревматологического заболевания. Это возможно при условии междисциплинарного взаимодействия специалистов.
Галина Викторовна Лукина также считает, что применение ингибиторов контрольных точек у пациентов с аутоиммунными заболеваниями возможно, но с особой осторожностью. Это связано с тем, что исходная иммуносупрессивная терапия снижает противоопухолевую эффективность ИКТ ИО. У половины пациентов с исходными аутоиммунными заболеваниями следует ожидать реактивации. Поэтому, прежде чем начинать терапию ингибиторами контрольных точек необходимо оценить пользу этого лечения и риски, связанные с аутоиммунным заболеванием.
Если другого выбора нет, все другие методы лечения исчерпаны, то возможно назначение ИКТ ИО. Следует также учитывать, какую терапию пациент получает в связи с ревматическим заболеванием.
Ревматолог обратила внимание на то, что у пациентов с ревматоидным артритом злокачественные новообразования (ЗНО) возникают чаще, чем в общей популяции. Факторы, которые ассоциируются с увеличением риска развития ЗНО при ревматоидном артрите:
- терапия генно-инженерными биологическими препаратами (ГИБП, у ревматологов она направлена на то, чтобы «тормозить» иммунную систему);
- пожилой возраст;
- мужской пол;
- курение;
- непрерывное воспаление (чем дольше длится воспалительный процесс, тем выше вероятность канцерогенеза из-за включения таких механизмов, как клеточная пролиферация, мутагенез, активация онкогенов, ангиогенез).
Галина Викторовна рассказала, что задолго до проявления клинических признаков ревматоидного артрита у таких пациентов в крови появляются аутоантитела (антитела к циклическому цитруллинсодержащему пептиду, ревматоидный фактор появляются за годы до развития ревматоидного артрита). Но делать всем данные анализы без соответствующих симптомов нет смысла, считает профессор. Прогностическое значение обнаружения аутоантител для оценки риска развития соответствующих ИО НЯ пока неизвестно. Другое дело, если появляются боли, отечность суставов, в этом случае нужно выявлять ревматоидный фактор, антитела к циклическому цитруллинированному пептиду. Данные анализы помогут дифференцировать осложнения противоопухолевой терапии от обострения ревматоидного артрита или артрита de novo.
Врач также отметила, что частота ревматических ИО НЯ выше при использовании антител к CTLA-4, чем к PD-(L)1, и существенно возрастает при комбинированной иммунотерапии. У пациентов могут развиваться:
- артралгии;
- миалгии;
- миозит;
- ревматоидный артрит;
- реактивный артрит;
- псориатический артрит;
- АНЦА-васкулит;
- гигантоклеточный артериит;
- синдром Шегрена;
- системная склеродермия;
- системная красная волчанка.
Профессор рассказала про основные проявления и подходы к лечению ревматологических осложнений на фоне иммунотерапии. Симптомы появляются довольно быстро, в течение первых трех месяцев лечения. И если лечащий врач наблюдает появление умеренных болей в суставах, припухлость, утреннюю скованность у пациента, то лучше направить пациента к ревматологу для принятия совместного решения и выработки плана лечения осложнения. Если течение легкое, есть возможность продолжить иммунотерапию, назначив НПВП, а при недостаточном эффекте от НПВП – глюкокортикостероиды. Осмотр ревматолога необходим каждые 2-4-6 недель в зависимости от динамики. При умеренных и сильных болях привлечение ревматолога обязательно! Возможно, придется прервать курс иммунотерапии. Ревматолог сразу же назначит ГКС с увеличением в дозы в случае отсутствия должного эффекта. При сильных болях и необратимых повреждениях суставов, пациенту помимо лабораторных тестов будут назначены все необходимые инструментальные исследования: УЗИ, МРТ, рентген, также ревматолог может рассмотреть возможность назначения ритуксимаба.
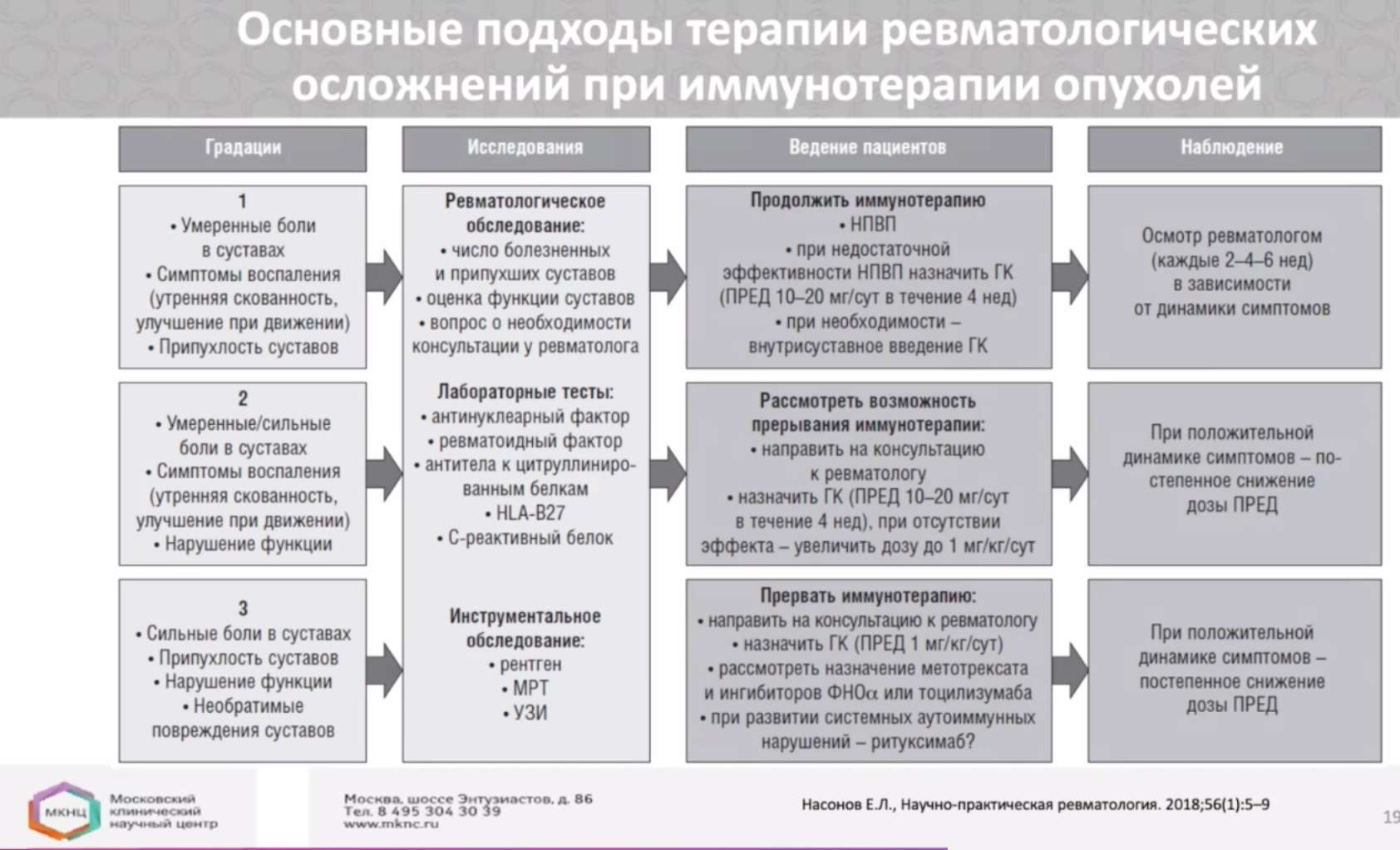
Есть ли опасность реактивации ревматологического ИО НЯ в более тяжелой степени при возобновлении ИТ? По словам профессора Лукиной, четких данных об этом нет, но предположительно, возможно обострение и даже в более тяжелой степени. «Для ревматологов это новое направление, еще пару лет назад мы редко видели таких пациентов, сейчас встречаем все чаще и чаще», - отметила Галина Викторовна. Врач сообщила, что онкологи могут направлять пациентов на консультацию в отделение ревматологии МКНЦ им. А.С. Логинова либо по ОМС (направление по форме 057/у-04), либо на платной основе.
Ревматологические заболевания и нежелательные явления: что мы знаем из клинических исследований и рутинной практики
к.м.н. Кристина Вячеславовна Орлова
Иммуноопосредованные ревматологические осложнения
д.м.н., профессор Галина Викторовна Лукина
Дискуссия. 10 вопросов онколога ревматологу
