Междисциплинарный подход в профилактике и коррекции нежелательных явлений противоопухолевой терапии
Общество специалистов поддерживающей терапии в онкологии (RASSC) продолжает объединять врачей разных специальностей.
На днях стартовал новый проект онлайн-встреч, на которых онкологи и врачи других специальностей обсуждают вопросы профилактики и коррекции нежелательных явлений противоопухолевого лечения.
Первый вебинар из цикла «Мультидисциплинарный подход в профилатике коррекции нежелательных явлений в онкологии», состоялся 27 ноября. Тема обсуждения - иммуноопосредованные колиты.
- Кто подвержен более высокому риску развития ИО колита?
- Возможна ли профилактика ИО колита?
- Можно ли дифференцировать ИО колит от других колитов?
- Классификации степени тяжести колитов и алгоритмы диагностики и лечения ИО колита.
- Какие тесты и обследования стоит назначать перед терапией?
- Микробиота кишечника и ее роль в развитии колитов.
- Возможно ли возобновление иммунотерапии после разрешения колита?
- Как часто случаются рецидивы ИО колита?
- Каковы показания для госпитализации?
- ИО колиты: вотчина онколога или гастроэнтеролога?
Эти важные вопросы обсудили онколог - ведущий научный сотрудник отделения онкодерматологии НМИЦ онкологии им. Н.Н. Блохина к.м.н. Галина Юрьевна Харкевич и главный гастроэнтеролог МЗ РФ, зав. кафедрой пропедевтики внутренних болезней, гастроэнтерологии и гепатологии НИИ клинической медицины им. Н.В. Склифосовского ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» МЗ РФ, президент Российского общества по изучению печени, президент Российской гастроэнтерологической ассоциации академик РАН, профессор Владимир Трофимович Ивашкин.
Последнее десятилетие ознаменовано большими успехами в лечении многих онкологических заболеваний. Эти успехи связаны с разработкой и внедрением в клиническую практику иммунотерапии. Препараты, активирующие иммунный ответ, продемонстрировали высокую эффективность при различных типах злокачественных опухолей, даже при тех, которые ранее считались нечувствительными к лекарственной терапии.
Применение ингибиторов контрольных точек иммунного ответа позволило существенно увеличить общую выживаемость при метастатической меланоме, опухолях головы и шеи, раке легкого, раке почки и др.
Однако, результатом усиления неспецифической активности иммунной системы могут быть побочные эффекты. Чаще всего аутоиммунные реакции вовлекают кожу, эндокринную, дыхательную системы и желудочно-кишечный тракт.
Наиболее тяжелые побочные эффекты со стороны ЖКТ - диарея и гастроэнтероколит. Опасное осложнение иммуноопосредованного колита - перфорация кишки. Такие осложнения хоть и редки, но могут привести к смерти пациента. Учитывая сложность диагностики и лечения иммунопосредованных колитов, обмен опытом между клиническим онкологом и гастроэнтерологом - это возможность повысить качество профилактики и лечения этого осложнения.
Владимир Трофимович отметил, что «иммуноопосредованные колиты по патогенезу и принципам терапии схожи с воспалительными заболеваниями кишечника, но могут протекать более остро с быстрым развитием симптомов».
Чем больше суммарная доза лекарственного средства, тем больше вероятность развития ожидаемой дозозависимой побочной реакции со стороны толстой кишки. Академик привел данные Европейской клинической практики, свидетельствующие о том, что почти каждый второй пациент при применении ниволумаба, ипилимумаба рано или поздно сталкивается с кишечными расстройствами.
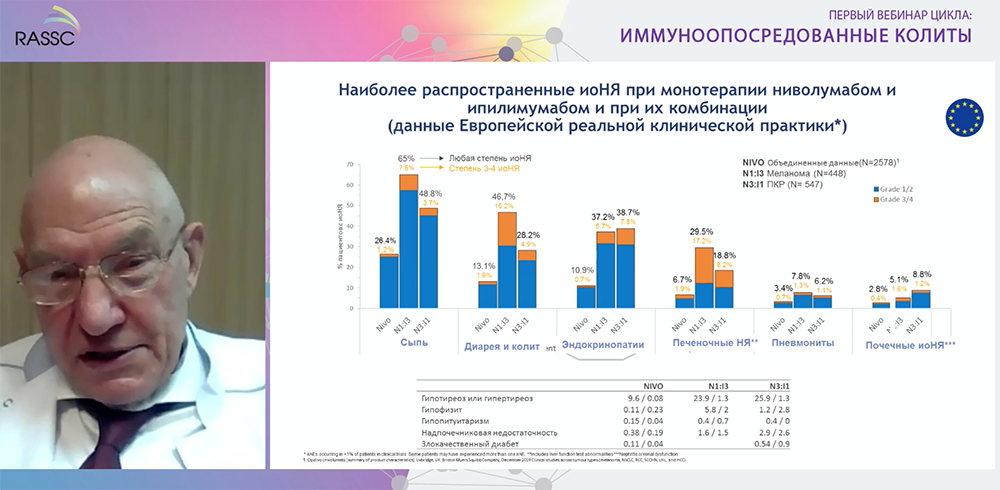
Профессор акцентировал внимание на том, что лечение зависит от степени тяжести симптомов, и чем раньше будет диагностировано осложнение, тем больше шансов на успех лечения. При этом диагностика осложнения на ранних этапах возможна. По словам В.Т. Ивашкина, тщательный сбор анамнеза может на 90 % рассказать врачу о том, что же на самом деле происходит с пациентом. Главный гастроэнтеролог МЗ РФ также отметил важность физикального осмотра пациента и посоветовал онкологам не пренебрегать пальпацией живота. Доступные в любой клинике методы диагностики - общий и биохимический анализы крови, анализ кала на выявление токсинов A и B Clostridium difficile также позволят провести дифференциальную диагностику. Обязательным показанием к проведению колоноскопии, считает эксперт, являются гематохезия и диарея, возникающая ночью.
Галина Юрьевна Харкевич задала целый ряд вопросов, которые возникают у онколога в такой клинической ситуации. Например, необходимо ли на фоне улучшения клинической симптоматики назначать повторную колоноскопию?
По мнению Владимира Трофимовича, если удается достичь клинической ремиссии и поддерживать ее, то колоноскопию можно не повторять, достаточно наблюдать за пациентом.
Большинство иммуноопосредованных колитов обратимы. Владимир Трофимович представил алгоритмы лечения иммунноопосредованных колитов средней и тяжелой степени, включающие применение глюкокортикостероидов с постепенным уменьшением дозы в течение 4–6 недель при достижении 1-й степени токсичности.
Профессор отметил, что пациентов с тяжелым стероид-рефрактерным колитом следует переводить на терапию ингибиторами фактора некроза опухоли (ФНО-α).
В свою очередь, онколог Галина Юрьевна Харкевич порекомендовала коллегам: «Три-четыре дня нет ответа на терапию стероидами, это показание к усилению иммуносупрессии, не нужно ждать неделю или больше».
Эксперты подчеркнули необходимость выполнения лабораторных тестов для исключения туберкулезной инфекции, ВИЧ, вирусных гепатитов, пневмоцистной пневмонии до начала иммуносупрессивной терапии.
Г.Ю. Харкевич отметила, что ИО колит может развиться как после первого введения препарата, так и спустя несколько месяцев после окончания иммунотерапии, особенно при комбинированной иммунотерапии (ниволумаб и ипилимумаб).
Случай диареи на фоне применения антиCTLA4/PD1 (при исключении других причин) стоит расценивать как колит. Пациенты должны находиться под тщательным мониторингом даже если симптомы колита прекратились.
Специалист НМИЦ им. Н.Н. Блохина рассказала о факторах риска возникновения ИО колита. Это воспалительные заболевания кишечника, прием НПВП, аутоиммунные заболевания (важно, что при этом АИЗ не являются абсолютным противопоказанием к назначению ИО).
Онколог также остановилась на возможности профилактики данного нежелательного явления и его связи с микробиотой кишечника. Дисбиоз микробиоты запускает каскад иммунологических изменений, которые при различных заболеваниях ЖКТ вызывают воспаление слизистой кишечника. Faecalibacterium, Clostridia, Escherichia связывают с повышенным риском развития ИО колита, а Bacteroides и Bifidobacterium – с низким. Научный интерес к этим исследованиям очень высок, поскольку есть предположение о том, что управление кишечной микробиотой может препятствовать развитию ИО колита.
Эксперты обсуждали еще один важный вопрос, возникающий в клинической практике: необходимость госпитализации пациентов с ИО колитом в стационар.
Академик В.Т. Ивашкин считает, что «короткое пребывание пациентов, даже с 1 степенью тяжести колита, в стационаре, где есть возможность пройти хорошую профессиональную клиническую оценку, имеет преимущество перед домашним пребыванием, но это маловыполнимо». Однако для пациентов с тяжелой степенью колита госпитализация - обязательная рекомендация.
Необходимость мультидисциплинарного подхода при лечении ИО колита не вызвала сомнения ни у онколога, ни у гастроэнтеролога. Но кто из этих специалистов все-таки лучше может справится с лечением ИО колита?
В.Т. Ивашкин высказал мнение о том, что на данном этапе было бы неплохо отдать пальму первенства гастроэнтерологам, поскольку опыт лечения различных аутоиммунных колитов, не связанных с противоопухолевой иммунотерапией позволит «выработать единую концепцию диагностики, лечебных подходов и контроля возможных осложнений при лечении ИО колита. А гастроэнтерологи передадут свой опыт онкологам».
Ждем вас на следующем вебинаре «Иммуноопосредованные гепатиты. 10 вопросов онколога гепатологу» 17 декабря 2020 г. на сайте rassc.org.



